1. Покровский В.И., Фаворова Л.А., Костюкова Н.Н. Менингококковая инфекция. - М.: Медицина, 1976: 272 с.
2. Ющук Н.Д., Венгеров Ю.Я. Инфекционные болезни.//Национальное руководство. Издание 3-е, переработанное и дополненное. Менингококковая инфекция. М: ГЭОТАР - Медиа, 2023. С. 466 - 480.
3. Лекции по инфекционным болезням Руководство для врачей, в 2 томах, 5 издание, переработанное и дополненное. Под редакцией акад. РАН Ющука Н.Д., акад. РАЕН Венгерова Ю.Я. М. "ГЭОТАР - Медиа", РФ, 2022. С 282 - 316.
4. Менингококковая инфекция у взрослых (менингит, менингококцемия): клинические рекомендации/кафедра инфекционных болезней и эпидемиологии ГБОУ ВПО "МГМСУ им. А.И. Евдокимова" Минздрава России. - 2014 - 2015. - 70 с.
5. Королева И.С., Грицай М.И., Королева М.А., и соавт. Менингококковая инфекция в Москве: десятилетнее наблюдение (2014 - 2023)//Эпидемиология и Инфекционные болезни. Актуальные вопросы 2024, N 3, С. 30 - 36
6. Миронов К.О., Животова В.А., Матосова С.В. и соавт. Характеристика Neisseria meningitidis серогруппы W, циркулирующей на территории Москвы, с помощью массового параллельного секвенирования.//Эпидемиология и вакцинопрофилактика. - 2017. - 4(95). - С. 33 - 38.
7. Guedes S, Bertrand-Gerentes I, Evans K, Coste F, Oster P. Invasive meningococcal disease in older adults in North America and Europe: is this the time for action? A review of the literature.//BMC Public Health. 2022. 23 февраля; 22 (1): 380.
8. Catherine Weil-Olivier, Muhamed-Kheir Taha, Sean Leng, Ener Cagri Dinleyici, et al. Invasive meningococcal disease in older adults: current perspectives and call for action.//Eur Geriatr Med 2024 Jun; 15(3): 729 - 741.
9. Грицай М.И., Королева М.А., Фомкина Н.Н. и соавт. Эпидемиологическая характеристика менингококковой инфекции в Москве.//Эпидемиология и Вакцинопрофилактика. 2020; 19 (2): 56 - 62.
10. Emily Harris CDC Warns of Surge in Meningococcal Disease in US//JAMA. 2024. May 21; 331(19): 1614.
11. Белобородов В.Б. Нерешенные проблемы менингококковой инфекции. //Инфекционные болезни: новости, мнения, обучение. - 2018 - N 1 - Т. 7 - С. 46 - 53.
12. Венгеров Ю.Я., Нагибина М.В., Коваленко Т.М., Матосова С.В., Актуальные аспекты патогенеза, диагностики и лечения бактериальных гнойных менингитов.//Инфекционные болезни: новости, мнения, обучение. 2018. Т. 7. N 1. С. 78 - 85.
13. Нагибина М.В., Смирнова Т.Ю., Ченцов В.Б., и соавт. Генерализованная менингококковая инфекция: клинико-лабораторные аспекты//Инфекционные болезни: новости, мнения, обучение. Журнал имени академика Н.Д. Ющука. 2025. Т. 14, N 3. С. 8 - 18. DOI: https://doi.org/10.33029/2305-3496-2025-14-3-08-18
14. Постановление Главного государственного санитарного врача РФ от 28.01.2021 г. N 4 "Об утверждении санитарных правил и норм СанПиН 3.3686-21 "Санитарно-эпидемиологические требования по профилактике инфекционных болезней" (вместе с "СанПиН 3.3686-21. Санитарные правила и нормы...").
15. Гашенко Т.Ю., Марданлы С.Г., Мамедова Э.А. Освоение промышленного производства набора менингококковых диагностических сывороток. Бактериология. 2023; 8(3): 92 - 97.
16. Brouwer MC, Read RC, van de Beek D. Host genetics and outcome in meningococcal disease: a systematic review and meta-analysis. Lancet Infect Dis. 2010; 10: 262 - 274. in variants. PLoS One. 2012; 7: e49295.
17. О состоянии санитарно-эпидемиологического благополучия населения в Российской Федерации в 2024 году; Государственный доклад. - М.; Федеральная служба по надзору в сфере защиты прав потребителей и благополучия человека, 2025 г., - 424 с.
18. Chen W.H., Neuzil K.M., Boyce C.R., Pasetti M.F., Reymann M.K., Martellet L. et al. Safety and immunogenicity of a pentavalent meningococcal conjugate vaccine containing serogroups A, C, Y, W, and X in healthy adults: a phase 1, single-centre, double-blind, randomised, controlled study. Lancet Infect. Dis. 2018; 18: 1088 - 96.
19. Stinson C, Burman C, Presa J, Abalos M. Atypical presentation of invasive meningococcal disease caused by serogroup W meningococci. // Epidemiol Infect. 2020; 148: e12.
20. Gronthoud F, Hassan I, Newton P. Primary pyogenic ventriculitis caused by Neisseria meningitidis: case report and review of the literature. JMM Case Rep. 2017 Jan 31; 4(1): e005078. doi: 10.1099/jmmcr.0.005078. PMID: 28348798; PMCID: PMC5361628.
21. Taha S, Deghmane AE, Taha MK Recent increase in atypical presentations of invasive meningococcal disease in France. //BMC Infect Dis. 2024 Jun 26; 24(1): 640.
22. Giddir T., Gros M., Hong E., Terrade A., Denison M., Degman A.E., Taha M.K. Unusual primary abdominal manifestations of invasive meningococcal infection. Clinical infectious diseases. 2018; 67(8): 1220 - 7.
23. Hage-Sleiman M, Derre N, Verdet C, Pialoux G, Gaudin O, Senet P, Fartoukh M, Boissan M, Garnier M. Meningococcal purpura fulminans and severe myocarditis with clinical meningitis but no meningeal inflammation: a case report. BMC Infect Dis. 2019 Mar 12; 19(1): 252. doi: 10.1186/s12879-019-3866-x. PMID: 30871501; PMCID: PMC6419487.
24. Нагибина М.В., Венгеров Ю.Я., Матосова С.В. и др Генерализованная форма менингококковой инфекции, вызванная N. meningitidis серогруппы W, на территории г. Москвы в 2011 - 2016 гг.//Инфекционные болезни: новости, мнения, обучение. - 2018. - 1(24). - С. 100 - 105
25. van de Beek D, de Gans J, Spanjaard L, et al. Clinical features and prognostic factors in adults with bacterial meningitis. N Engl J Med.. 351(18): 1849 - 1859, 2004. doi: 10.1056/NEJMoa040845.
26. Котельникова Л.П., Верещагин А.В. Определение активности эндотоксина для контроля за эффективностью LPS-сорбции в лечении септического шока ////Журнал Здоровье нации в XXI веке. 2021 г. с. 59 - 64
27. Lumlertgul N., Hall A., Camporota L., Crichton S., Ostermann M. Clearance of inflammatory cytokines in patients with septic acute kidney injury during renal replacement therapy using the EMiC2 filter (Clic-AKI study). Crit Care. 2021 Jan 28; 25(1): 39. doi: 10.1186/s13054-021-03476-x.
28. Карпов И.А., Матвеев В.А. Современные технологии лечения менингококковой инфекции на различных этапах оказания медицинской помощи. Минск, 2006. - 12 с.
29. Brandtzaeg P, Kierulf P, Gaustad P, Skulberg A, Bruun JN, Halvorsen S,  E. Plasma endotoxin as a predictor of multiple organ failure and death in systemic meningococcal disease. J Infect Dis. 1989 Feb; 159(2): 195 - 204. doi: 10.1093/infdis/159.2.195. PMID: 2492587.
E. Plasma endotoxin as a predictor of multiple organ failure and death in systemic meningococcal disease. J Infect Dis. 1989 Feb; 159(2): 195 - 204. doi: 10.1093/infdis/159.2.195. PMID: 2492587.
30. Ferraro S, Bianzina S, Mocka S, Cappadona F, Traverso GB, Massarino F, Esposito P. Successful Extracorporeal Blood Purification Therapy using Double Haemoadsorption Device in Severe Endotoxin Septic Shock: A Case Report. J Crit Care Med (Targu Mures). 2022 Nov 12; 8(4): 292 - 295. doi: 10.2478/jccm-2022-0028. PMID: 36474615; PMCID: PMC9682925.
31. Arslan B., Kucukbingoz C., Kutuk M., Gunduz HM. A single-center experience with resin adsorption hemoperfusion combined with continuous veno-venous hemofiltration for septic shock patients. Medicine Science. 2019; 8(2): 390 - 394. https://doi.org/10.5455/medscience.2018.07.895
32. Bourgoin A., Leone M., Delmas A., Garnier F. et al. Increasing mean arterial pressure in patients with septic shock: effects on oxygen variables and renal function. Crit Care Med. 2005. Apr; 33(4): 780 - 6.
33. Gordon A.C., Mason A.J., Thirunavukkarasu N., Perkins G.D. et al. Effect of Early Vasopressin vs Norepinephrine on Kidney Failure in Patients With Septic Shock: The VANISH Randomized Clinical Trial. JAMA. 2016 Aug 2; 316(5): 509 - 18.
34.  L. et al. Pathophysiology of septic shock. Med. Intensiva. Ediciones Doyma, S.L., 2022; 46: 1 - 13;
L. et al. Pathophysiology of septic shock. Med. Intensiva. Ediciones Doyma, S.L., 2022; 46: 1 - 13;
35. Chumbita M., Puerta-Alcalde P., Gudiol C., Garcia-Pouton N. et al. Impact of Empirical Antibiotic Regimens on Mortality in Neutropenic Patients with Bloodstream Infection Presenting with Septic Shock. Antimicrob Agents Chemother. 2022 Feb 15; 66(2): e0174421.
36. Клинические рекомендации. Септический шок у взрослых. РФ. 2023. 104 с.
37.  , Butler E., Granholm A.,
, Butler E., Granholm A.,  M.H. et al. Low-dose corticosteroids for adult patients with septic shock: a systematic review with meta-analysis and trial sequential analysis. Intensive Care Med. 2018 Jul; 44(7): 1003 - 1016.
M.H. et al. Low-dose corticosteroids for adult patients with septic shock: a systematic review with meta-analysis and trial sequential analysis. Intensive Care Med. 2018 Jul; 44(7): 1003 - 1016.
38. Huang L., Zhang S., Chang W., Xia F. et al. Terlipressin for the treatment of septic shock in adults: a systematic review and meta-analysis. BMC Anesthesiol. 2020 Mar 5; 20(1): 58.
39. Martin G.S., Bassett P. Crystalloids vs. colloids for fluid resuscitation in the Intensive Care Unit: A systematic review and meta-analysis. J Crit Care. 2019 Apr; 50: 144 - 154.
40. Vardakas K.Z., Voulgaris G.L., Maliaros A., Samonis G., Falagas M.E. Prolonged versus short term intravenous infusion of antipseudomonal  for patients with sepsis: a systematic review and meta-analysis of randomised trials. Lancet Infect Dis. 2018 Jan; 18(1): 108 - 120.
for patients with sepsis: a systematic review and meta-analysis of randomised trials. Lancet Infect Dis. 2018 Jan; 18(1): 108 - 120.
41. Leonardis F, De Angelis V, Frisardi F, Pietrafitta C, Riva I, Valetti TM, et al. Effect of Hemoadsorption for Cytokine Removal in Pneumococcal and Meningococcal Sepsis. Case Rep Crit Care. 2018 Jun 19; 2018: 1205613. doi: 10.1155/2018/1205613. PMID: 30018829; PMCID: MC6029461.
42. Ferrari F., Husain-Syed F., Milla P., Lorenzin A. et al. Clinical Assessment of Continuous Hemodialysis with the Medium Cutoff EMiC(R) 2 Membrane in Patients with Septic Shock. Blood Purif. 2022; 51(11): 912 - 922.
43. Hawchar F.,  ,
,  ,
,  D. et al. Extracorporeal cytokine adsorption in septic shock: A proof of concept randomized, controlled pilot study. J Crit Care. 2019 Feb; 49: 172 - 178.https://doi.org/10.1016/j.jcrc.2018.11.003
D. et al. Extracorporeal cytokine adsorption in septic shock: A proof of concept randomized, controlled pilot study. J Crit Care. 2019 Feb; 49: 172 - 178.https://doi.org/10.1016/j.jcrc.2018.11.003
44. Broman M.E., Hansson F., Vincent J.L., Bodelsson M et al. Endotoxin and cytokine reducing properties of the Xiris membrane in patients with septic shock: A randomized crossover double-blind study. PLoS 10.1371/journal.pone.0220444 One. 2019 Aug 1; 14(8): e0220444. doi: 0.1371/journal.pone.0220444;
45. Schwindenhammer V., Girardot T., Chaulier K.,  A. et al. Xiris use in septic shock: experience of two French centres. Blood Purif. 2019; 47 Suppl 3: 1 - 7.
A. et al. Xiris use in septic shock: experience of two French centres. Blood Purif. 2019; 47 Suppl 3: 1 - 7.
46. Hodeib S, Herberg JA, Levin M, Sancho-Shimizu V. Human genetics of meningococcal infections.//Hum Genet. 2020 Jun; 139(6 - 7): 961 - 980. doi: 10.1007/s00439-020-02128-4.
47. Kogelmann K.,  , Schwameis F.,
, Schwameis F.,  M. et al. First Evaluation of a New Dynamic Scoring System Intended to Support Prescription of Adjuvant CytoSorb Hemoadsorption Therapy in Patients with Septic Shock. J Clin Med. 2021 Jun 30; 10(13): 2939. https://doi.org/10.3390/jcm10132939
M. et al. First Evaluation of a New Dynamic Scoring System Intended to Support Prescription of Adjuvant CytoSorb Hemoadsorption Therapy in Patients with Septic Shock. J Clin Med. 2021 Jun 30; 10(13): 2939. https://doi.org/10.3390/jcm10132939
48. Lumlertgul N., Hall A., Camporota L., Crichton S., et al. Clearance of inflammatory cytokines in patients with septic acute kidney injury during renal replacement therapy using the EMiC2 filter (Clic-AKI study). Crit Care. 2021 Jan 28; 25(1): 39. doi: 10.1186/s13054-021-03476-x.
49. Kishikawa T., Fujieda H., Sakaguchi H. Comprehensive analysis of cytokine adsorption properties of polymethyl methacrylate (PMMA) membrane material. J Artif Organs. 2022 Dec; 25(4): 343 - 349.
50. van de Beek D, Cabellos C, Dzupova O, et al. ESCMID guideline: diagnosis and treatment of acute bacterial meningitis.//Clin Microbiol Infect. 2016; 22 Suppl 3: S37 - S62. doi: 10.1016/j.cmi.2016.01.007.
51.  ,
,  , Villafranca AG,
, Villafranca AG,  Rey MDC, Novo-Veleiro I. Menigococcal endophthalmitis: A rare cause of endogenous endophthalmitis. IDCases. 2020 Nov 4; 22: e00997. doi: 10.1016/j.idcr.2020.e00997. PMID: 33240791; PMCID: PMC7674291.
Rey MDC, Novo-Veleiro I. Menigococcal endophthalmitis: A rare cause of endogenous endophthalmitis. IDCases. 2020 Nov 4; 22: e00997. doi: 10.1016/j.idcr.2020.e00997. PMID: 33240791; PMCID: PMC7674291.
52. Acevedo R., Bai S., Borrow R., Cowant D.A., Carlos J., Ceyhan M., Christensen H., Clement I., et al. Global Initiative to Combat Meningococcal Infection: meeting on the prevention of meningococcal infection worldwide: epidemiology, surveillance, hypervirulent strains, antibiotic resistance and risk groups. Expert Rev Vaccines. 2019; 18(1): 15 - 30.
53. Vienne P, Ducos-Galand M, Guiyoule A, Pires R, Giorgini D, Taha MK, Alonso JM. The role of particular strains of Neisseria meningitidis in meningococcal arthritis, pericarditis, and pneumonia. Clin Infect Dis. 2003 Dec 15; 37(12): 1639 - 42. doi: 10.1086/379719. Epub 2003 Nov 17. PMID: 14689345.
54. Singh A. Meningococcal Disease Presenting with Acute Myopericarditis and Concurrent Acute Meningitis. Emergency Care and Medicine. 2024; 1(2): 95 - 102. https://doi.org/10.3390/ecm1020013
55. Nadel S. Treatment of Meningococcal Disease//Journal of Adolescent Health. - 2016. - 59 S21 - 28.
56. Abdelhamid A.S., Loke Y.K., Abubakar I., Song F. Antibiotics for eradicating meningococcal carriages: Network meta-analysis and investigation of evidence inconsistency//World J Meta-Anal. Aug 26, 2016; 4(4): 77 - 87
57. Брико Н.И. Менингококковая инфекция (клиника, диагностика, лечение, профилактика)/Н. И. Брико//Фарматека. - 2011. - N 4(217). - С. 56 - 63. - EDN NTWRWB.
58. Le Turnier P, Tattevin P, Varon E, Duval X. Empirical Treatment in Acute Bacterial Meningitis: a Plea for High Doses of Cefotaxime or Ceftriaxone. Antimicrob Agents Chemother. 2023 Apr 18; 67(4): e0001223. doi: 10.1128/aac.00012-23. Epub 2023 Mar 7. PMID: 36880753; PMCID: PMC10112264.
59. Weil-Olivier S., Taha M.K., Emery S., Bouet S., Beck E., Aris E., Lonkle-Provo V., Nachbaur G., Pribil K. Consumption of medical resources and the cost of treatment of invasive meningococcal diseases in France: a study based on the database of the National Health Insurance System. Infect Dis Ther. 2021; 10: 1607 - 23.
60. Sudarsanam TD, Rupali P, Tharyan P. et al. Pre-admission antibiotics for suspected cases of meningococcal disease. Cochrane Database Syst Rev. 2017 Jun 14; 6(6): CD005437. doi: 10.1002/14651858. CD005437
61.  , Korshin A, Meyer CN. Antibiotic treatment delay and outcome in acute bacterial meningitis. J Infect. 2008 Dec; 57(6): 449 - 54. doi: 10.1016/j.jinf.2008.09.033. Epub 2008 Nov 9. PMID: 19000639.
, Korshin A, Meyer CN. Antibiotic treatment delay and outcome in acute bacterial meningitis. J Infect. 2008 Dec; 57(6): 449 - 54. doi: 10.1016/j.jinf.2008.09.033. Epub 2008 Nov 9. PMID: 19000639.
62. Guidelines for the Early Clinical and Public Health Management of Bacterial Meningitis (including Meningococcal Disease) Report of the Scientific Advisory Committee of HPSC, 2012
63. Neto A.S., Nagtzaam L., Schultz M.J. Ventilation with lower tidal volumes for critically ill patients without the acute respiratory distress syndrome: a systematic translational review and meta-analysis. Curr Opin Crit Care. 2014 Feb; 20(1): 25 - 32. doi: 10.1097/MCC.0000000000000044
64. Шарабханов В.В. и др. Последствия перенесенной менингококковой инфекции тяжелого течения//Лечение и профилактика. - 2020. - Т. 10. - N. 2. - С. 71 - 76.
65. Супотницкий М.В., Елапов А.А., Борисевич И.В., Кудашева Э.Ю., и соавт. Иммуноглобулины для внутривенного введения в аспекте показателей качества, эффективности и безопасности // Успехи современного естествознания. 2015. N 5. С. 84 - 94; URL: https://natural-sciences.ru/ru/article/viewid=35106
66. Madsen M.B., Hjortrup P.B., Hansen M.B., Lange T. et al. Immunoglobulin G for patients with necrotising soft tissue infection (INSTINCT): a randomised, blinded, placebo-controlled trial. Intensive Care Med. 2017 Nov; 43(11): 1585 - 1593. doi: 10.1007/s00134-017-4786-0256.
67. Инфекционные болезни и эпидемиология: Учебник/В.И. Покровский, С.Г. Пак, Н.И. Брико, Б.К. Данилкин. - 2-е изд. - М.: ГЭОТАР-Медиа, 2007. - 816 с.
68. Evans L., Rhodes A., Alhazzani W., Antonelli M. et al. Surviving sepsis campaign: international guidelines for management of sepsis and septic shock 2021. Intensive Care Med. 2021 Nov; 47(11): 1181 - 1247. doi: 10.1007/s00134-021-06506-y
69. Jaber S., Paugam C., Futier E., Lefrantet J.-Y. et al. Sodium bicarbonate therapy for patients with severe metabolic acidaemia in the intensive care unit (BICAR-ICU): a multicentre, open-label, randomised controlled, phase 3 trial. Lancet (London, England). Lancet. 2018 Jul 7; 392(10141): 31 - 40. doi: 10.1016/S0140-6736(18)31080-8
70. Dellinger R.P., Levy M.M., Rhodes A., et al Surviving Sepsis Campaign Guidelines Committee including the Pediatric Subgroup. Surviving sepsis campaign: international guidelines for management of severe sepsis and septic shock: 2012//Crit. Care Med. 2013. Vol. 41(2). P. 580 - 637.
71. Cook D.J., Fuller H.D., Guyatt G.H., Marshall J.C. et al. Risk factors for gastrointestinal bleeding in critically ill patients. Canadian Critical Care Trials Group. N Engl J Med. 1994 Feb 10; 330(6): 377 - 81. doi: 10.1056/NEJM199402103300601
72. Krag M., Marker S., Perner A., Wetterslev J. et al. Pantoprazole in Patients at Risk for Gastrointestinal Bleeding in the ICU. N Engl J Med. 2018 Dec 6; 379(23): 2199 - 2208. doi: 10.1056/NEJMoa1714919
73. Granholm A., Zeng L., Dionne J.C., Perner A. et al. Predictors of gastrointestinal bleeding in adult ICU patients: a systematic review and meta-analysis. Intensive Care Med. 2019 Oct; 45(10): 1347 - 1359
74. Seymour C.W., Gesten F., Prescott H.C., Friedrich M.E. et al. Time to Treatment and Mortality during Mandated Emergency Care for Sepsis. N Engl J Med. 2017 Jun 8; 376(23): 2235 - 2244. doi: 10.1056/NEJMoa1703058
75. Liu V.X., Fielding-Singh V., Greene J.D., Baker J.M. et al. The Timing of Early Antibiotics and Hospital Mortality in Sepsis. Am J Respir Crit Care Med. 2017 Oct 1; 196(7): 856 - 863. doi: 10.1164/rccm.201609-1848OC
76.  ,
,  P. Antibiotics in critically ill patients: a systematic review of the pharmacokinetics of
P. Antibiotics in critically ill patients: a systematic review of the pharmacokinetics of  . Crit Care. 2011; 15(5): R206. doi: 10.1186/cc10441
. Crit Care. 2011; 15(5): R206. doi: 10.1186/cc10441
77. Roberts J.A., Abdul-Aziz M.H., Davis J.S., Dulhunty J.M. et al. Continuous versus Intermittent 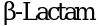 Infusion in Severe Sepsis. A Meta-analysis of Individual Patient Data from Randomized Trials. Am J Respir Crit Care Med. 2016 Sep 15; 194(6): 681 - 91. doi: 10.1164/rccm.201601-0024OC
Infusion in Severe Sepsis. A Meta-analysis of Individual Patient Data from Randomized Trials. Am J Respir Crit Care Med. 2016 Sep 15; 194(6): 681 - 91. doi: 10.1164/rccm.201601-0024OC
78. Vardakas K.Z., Voulgaris G.L., Maliaros A., Samonis G., Falagas M.E. Prolonged versus short-term intravenous infusion of antipseudomonal  for patients with sepsis: a systematic review and meta-analysis of randomised trials. Lancet Infect Dis. 2018 Jan; 18(1): 108 - 120. doi: 10.1016/S1473-3099(17)30615-1
for patients with sepsis: a systematic review and meta-analysis of randomised trials. Lancet Infect Dis. 2018 Jan; 18(1): 108 - 120. doi: 10.1016/S1473-3099(17)30615-1
79. De Waele J.J., Lipman J., Carlier M., Roberts J.A. Subtleties in practical application of prolonged infusion of  antibiotics. Int J Antimicrob Agents. 2015 May; 45(5): 461 - 3. doi: 10.1016/j.ijantimicag.2015.01.007
antibiotics. Int J Antimicrob Agents. 2015 May; 45(5): 461 - 3. doi: 10.1016/j.ijantimicag.2015.01.007
80. Kuttab H.I., Lykins J.D., Hughes M.D., Wroblewski K. et al. Evaluation and Predictors of Fluid Resuscitation in Patients With Severe Sepsis and Septic Shock. Crit Care Med. 2019 Nov; 47(11): 1582 - 1590. doi: 10.1097/CCM.0000000000003960
81. Leisman D.E., Goldman C., Doerfler M.E., Masick K.D. et al. Patterns and Outcomes Associated With Timeliness of Initial Crystalloid Resuscitation in a Prospective Sepsis and Septic Shock Cohort. Crit Care Med. 2017 Oct; 45(10): 1596 - 1606. doi: 10.1097/CCM.0000000000002574
82. Интенсивная терапия. Т. 1: национальное руководство/под ред. И.Б. Заболотских, Д.Н. Проценко. - 2-е изд., перераб. и доп. - Москва: ГЭОТАР-Медиа, 2020. - 1136 с. - ISBN 978-5-9704-5017-8
83. Williams E.L., Hildebrand K.L., McCormick S.A., Bedel M.J. The effect of intravenous lactated Ringer's solution versus 0.9% sodium chloride solution on serum osmolality in human volunteers. Anesth Analg. 1999 May; 88(5): 999 - 1003. doi: 10.1097/00000539-199905000-00006106
84. Martin G.S., Bassett P. Crystalloids vs. colloids for fluid resuscitation in the Intensive Care Unit: A systematic review and meta-analysis. J Crit Care. 2019 Apr; 50: 144 - 154. doi: 10.1016/j.jcrc.2018.11.031
85. Caironi P., Tognoni G., Masson S., Fumagalli R. et al. Albumin Replacement in Severe Sepsis or Septic Shock. N Engl J Med. 2014 Apr 10; 370(15): 1412 - 21. doi: 10.1056/NEJMoa1305727
86. Li Y., Li H., Zhang D. Timing of norepinephrine initiation in patients with septic shock: A systematic review and meta-analysis. Crit Care. 2020 Aug 6; 24(1): 488. doi: 10.1186/s13054-020-03204-x
87. Avni T., Lador A., Lev S., Leibovici L. et al. Vasopressors for the treatment of septic shock: Systematic review and meta-analysis. PLoS One. 2015 Aug 3; 10(8): e0129305. doi: 10.1371/journal.pone.0129305
88. Ruslan M.A., Baharuddin K.A., Noor N.M., Yazid M. et al. Norepinephrine in septic shock: A systematic review and meta-analysis. West J Emerg Med. 2021 Feb 16; 22(2): 196 - 203. doi: 10.5811/westjem.2020.10.47825
89. Elbouhy M.A., Soliman M., Gaber A., Taema K.M., Abdel-Aziz A. Early Use of Norepinephrine Improves Survival in Septic Shock: Earlier than Early. Arch Med Res. 2019 Aug; 50(6): 325 - 332. doi: 10.1016/j.arcmed.2019.10.003
90. Colon Hidalgo D., Patel J., Masic D., Park D., Rech M.A. Delayed vasopressor initiation is associated with increased mortality in patients with septic shock. J Crit Care. 2020 Feb; 55: 145 - 148. doi: 10.1016/j.jcrc.2019.11.004
91. De Backer D., Creteur J., Silva E., Vincent J.L. Effects of dopamine, norepinephrine, and epinephrine on the splanchnic circulation in septic shock: which is best? Crit Care Med. 2003 Jun; 31(6): 1659 - 67. doi: 10.1097/01.CCM.0000063045.77339.B6
92. Huang L., Zhang S., Chang W., Xia F. et al. Terlipressin for the treatment of septic shock in adults: a systematic review and meta-analysis. BMC Anesthesiol. 2020 Mar 5; 20(1): 58. doi: 10.1186/s12871-020-00965-4
93. Gordon A.C., Mason A.J., Thirunavukkarasu N., Perkins G.D. et al. Effect of Early Vasopressin vs Norepinephrine on Kidney Failure in Patients With Septic Shock: The VANISH Randomized Clinical Trial. JAMA. 2016 Aug 2; 316(5): 509 - 18. doi: 10.1001/jama.2016.10485
94. Arslan B., Kucukbingoz C., Kutuk M., Gunduz HM. A single-center experience with resin adsorption hemoperfusion combined with continuous veno-venous hemofiltration for septic shock patients. Medicine Science. 2019; 8(2): 390 - 394. https://doi.org/10.5455/medscience.2018.07.8950
95.  , Butler E., Granholm A.,
, Butler E., Granholm A.,  M.H. et al. Low-dose corticosteroids for adult patients with septic shock: a systematic review with meta-analysis and trial sequential analysis. Intensive Care Med. 2018 Jul; 44(7): 1003 - 1016. doi: 10.1007/s00134-018-5197-6
M.H. et al. Low-dose corticosteroids for adult patients with septic shock: a systematic review with meta-analysis and trial sequential analysis. Intensive Care Med. 2018 Jul; 44(7): 1003 - 1016. doi: 10.1007/s00134-018-5197-6
96. Annane D., Renault A., Brun-Buisson C., Megarbane B. et al. Hydrocortisone plus Fludrocortisone for Adults with Septic Shock. N Engl J Med. 2018 Mar 1; 378(9): 809 - 818. doi: 10.1056/NEJMoa1705716
97. Venkatesh B., Finfer S., Cohen J., Rajbhandari D. et al. Adjunctive Glucocorticoid Therapy in Patients with Septic Shock. N Engl J Med. 2018 Mar 1; 378(9): 797 - 808. doi: 10.1056/NEJMoa1705835
98. Cook D.J., Fuller H.D., Guyatt G.H., Marshall J.C. et al. Risk factors for gastrointestinal bleedingin critically ill patients. Canadian Critical Care Trials Group. N Engl J Med. 1994 Feb 10; 330(6): 377 - 81. doi: 10.1056/NEJM199402103300601
99. Krag M., Marker S., Perner A., Wetterslev J. et al. Pantoprazole in Patients at Risk for Gastrointestinal Bleeding in the ICU. N Engl J Med. 2018 Dec 6; 379(23): 2199 - 2208. doi: 10.1056/NEJMoa1714919
100. Granholm A., Zeng L., Dionne J.C., et al. Predictors of gastrointestinal bleeding in adult ICU patients: a systematic review and meta-analysis. Intensive Care Med. 2019 Oct; 45(10): 1347 - 1359
101. Ricci Z, Romagnoli S, Reis T, Bellomo R, Ronco C. Hemoperfusion in the intensive care unit. Intensive Care Med. 2022 Oct; 48(10): 1397 - 1408. doi: 10.1007/s00134-022-06810-1.
102. Putzu A., Schorer R., Lopez-Delgado J. C. et al. Blood Purification and Mortality in Sepsis and Septic Shock A Systematic Review and Metaanalysis of Randomized Trials. Anesthesiology. 2019 Sep; 131(3): 580 - 593. https://doi.org/10.1097/ALN.0000000000002820.
103.  , Uzundere O., Kandemir D.,
, Uzundere O., Kandemir D.,  A. Efficacy of HA330 Hemoperfusion Adsorbent in Patients Followed in the Intensive Care Unit for Septic Shock and Acute Kidney Injury and Treated with Continuous Venovenous Hemodiafiltration as Renal Replacement Therapy. Blood Purif. 2020; 49(4): 448 - 456. https://doi.org/10.1159/000505565
A. Efficacy of HA330 Hemoperfusion Adsorbent in Patients Followed in the Intensive Care Unit for Septic Shock and Acute Kidney Injury and Treated with Continuous Venovenous Hemodiafiltration as Renal Replacement Therapy. Blood Purif. 2020; 49(4): 448 - 456. https://doi.org/10.1159/000505565
104. Dellinger R.P., Bagshaw S.M., Antonelli M. et al. Effect of Targeted Polymyxin B Hemoperfusion on 28-Day Mortality in Patients With Septic Shock and Elevated Endotoxin Level: The EUPHRATES Randomized Clinical Trial. JAMA. 2018 Oct 9; 320(14): 1455 - 1463. doi: 10.1001/jama.2018.14618
105. "МУ 3.3.1.1095-02. 3.3.1. Вакцинопрофилактика. Медицинские противопоказания к проведению профилактических прививок препаратами национального календаря прививок. Методические указания".
106. Профилактика менингококковой инфекции: Санитарно-эпидемиологические правила.-М: Федеральная служба по надзору в сфере защиты прав потребителей и благополучия человека, 2019. - 20 с.
107. Феклисова Л.В., Ющук Н.Д., Аликеева Г.К. Результаты многоцентровых клинико-лабораторных исследований назначения сорбированного поликомпонентного препарата-пробиотика детям и взрослым при инфекционной патологии. Инфекционные болезни: новости, мнения, обучение. 2015. N1(10). С. 66 - 76.
108. Wang F, Pan B, Xu S, Xu Z, Zhang T, Zhang Q, Bao Y, Wang Y, Zhang J, Xu C, Xue X. A meta-analysis reveals the effectiveness of probiotics and prebiotics against respiratory viral infection. Biosci Rep. 2021 Mar 26; 41(3): BSR20203638. doi: 10.1042/BSR20203638.
109. Goldenberg JZ. et al. Probiotics for the prevention of Clostridium difficile associateddiarrhea in adults and children (Review). Cochrane Database of Systematic Reviews 2017, Issue 12 Art. No.: CD006095
110. Avadhani A, Miley H. Probiotics for prevention of antibiotic-associated diarrhea and Clostridium difficile-associated disease in hospitalized adults-a meta-analysis. J. Am Acad Nurse Pract. 2011
111. Малявин А.Г., Горелов А.В., Васенина Е.Е., Екушева Е.В., Кобзева Н.Д., Ковальчук В.В., Эсауленко Е.В. Постинфекционная астения: современные подходы к терапии. Резолюция Экспертного совета Российского научного медицинского общества терапевтов и Национальной ассоциации специалистов по инфекционным болезням им. академика РАН В.И. Покровского. Профилактическая медицина. 2023; 26(9): 82 - 91. https://doi.org/10.17116/profmed2023260918
112. Brouwer MC, McIntyre P, Prasad K, van de Beek D. Corticosteroids for acute bacterial meningitis. Cochrane Database of Systematic Reviews 2015, Issue 9. Art. No.: CD004405. PubMed ID: 26362566
113. Annane D, Bellissant E, Bollaert P, Briegel J, Keh D, Kupfer Y. Corticosteroids for treating sepsis. Cochrane Database of Systematic Reviews 2015, Issue 12. Art. No.: CD002243.
114. Kennedy C, Khilji S, Dorman A, Walshe J. Bilateral renal cortical necrosis in meningococcal meningitis. Case Rep Nephrol. 2011; 2011: 274341. doi: 10.1155/2011/274341. Epub 2011 Nov 22. PMID: 24527235; PMCID: PMC3914121
115. Исаков В.А. и др. Патогенез и терапия серозных менингитов //Вестник Новгородского государственного университета им. Ярослава Мудрого. - 2006. - N. 35. - С. 32 - 36.
116. М.А. Георгиянц, И.Ю. Одинец, В.А. Корсунов, В.П. Малый, П.В. Нартов "Реамберин" в комплексной терапии менингитов. Практическая медицина - 2010 - N1. С. 136 - 139
117. Мазина Н.К., Шешунов И.В., Мазин П.В. Адъювантная энергопротекция реамберином в практике интенсивной терапии и реанимации: эффективность по данным метаанализа (систематический обзор). Анестезиология и реаниматология. 2016; 61(4), С. 314 - 319.
118. Zhong L, Ji XW, Wang HL, Zhao GM, Zhou Q, Xie B. Non-catecholamine vasopressors in the treatment of adult patients with septic shock-evidence from meta-analysis and trial sequential analysis of randomized clinical trials. J Intensive Care. 2020 Oct 31; 8(1): 83. doi: 10.1186/s40560-020-00500-0. PMID: 33292658; PMCID: PMC7603734.
119. Murr, C., Schonenberger, S., Klein, S., & Bosel, J. (2015). Complications of adult bacterial meningitis and their neurocritical care management: a case report and short review. J Neuroinfectious Dis, 6(2), 2 - 5.
120. Bronska E, Kalmusova J, Dzupova O, Maresova V, Kriz P, Benes J. Dynamics of PCR-based diagnosis in patients with invasive meningococcal disease. Clin Microbiol Infect. 2006 Feb; 12(2): 137 - 41. doi: 10.1111/j.1469-0691.2005.01327.x. PMID: 16441451.
- Гражданский кодекс (ГК РФ)
- Жилищный кодекс (ЖК РФ)
- Налоговый кодекс (НК РФ)
- Трудовой кодекс (ТК РФ)
- Уголовный кодекс (УК РФ)
- Бюджетный кодекс (БК РФ)
- Арбитражный процессуальный кодекс
- Конституция РФ
- Земельный кодекс (ЗК РФ)
- Лесной кодекс (ЛК РФ)
- Семейный кодекс (СК РФ)
- Уголовно-исполнительный кодекс
- Уголовно-процессуальный кодекс
- Производственный календарь на 2025 год
- МРОТ 2026
- ФЗ «О банкротстве»
- О защите прав потребителей (ЗОЗПП)
- Об исполнительном производстве
- О персональных данных
- О налогах на имущество физических лиц
- О средствах массовой информации
- Производственный календарь на 2026 год
- Федеральный закон "О полиции" N 3-ФЗ
- Расходы организации ПБУ 10/99
- Минимальный размер оплаты труда (МРОТ)
- Календарь бухгалтера на 2026 год
- Частичная мобилизация: обзор новостей
- Постановление Правительства РФ N 1875